Baarmoederhalskanker

Baarmoederhalskanker is kanker die begint in de baarmoederhals. De baarmoederhals is het onderste deel van de baarmoeder (baarmoeder) dat aan de bovenkant van de vagina opent.

Wereldwijd is baarmoederhalskanker de derde meest voorkomende vorm van kanker bij vrouwen. Het komt veel minder vaak voor in de Verenigde Staten vanwege het routinematige gebruik van uitstrijkjes.
Baarmoederhalskanker begint in de cellen op het oppervlak van de baarmoederhals. Er zijn twee soorten cellen op het oppervlak van de baarmoederhals, plaveisel en zuilvormig. De meeste baarmoederhalskankers zijn afkomstig van plaveiselcellen.
Baarmoederhalskanker ontwikkelt zich meestal langzaam. Het begint als een precancereuze aandoening die dysplasie wordt genoemd. Deze aandoening kan worden gedetecteerd door een uitstrijkje en is bijna 100% te behandelen. Het kan jaren duren voordat dysplasie zich ontwikkelt tot baarmoederhalskanker. De meeste vrouwen bij wie vandaag de dag de diagnose baarmoederhalskanker is gesteld, hebben geen regelmatige uitstrijkjes gehad, of ze hebben geen abnormale uitstrijkresultaten opgevolgd.
Bijna alle baarmoederhalskanker wordt veroorzaakt door het humaan papillomavirus (HPV). HPV is een veelvoorkomend virus dat wordt verspreid door huid-op-huidcontact en ook door geslachtsgemeenschap. Er zijn veel verschillende soorten (stammen) HPV. Sommige stammen leiden tot baarmoederhalskanker. Andere stammen kunnen genitale wratten veroorzaken. Anderen veroorzaken helemaal geen problemen.
De seksuele gewoonten en patronen van een vrouw kunnen haar risico op het ontwikkelen van baarmoederhalskanker vergroten. Risicovolle seksuele praktijken zijn onder meer:
- Op jonge leeftijd seks hebben
- Meerdere seksuele partners hebben
- Een partner of veel partners hebben die deelnemen aan risicovolle seksuele activiteiten sexual
Andere risicofactoren voor baarmoederhalskanker zijn onder meer:
- Het HPV-vaccin niet krijgen
- Economisch benadeeld zijn
- Een moeder hebben die het medicijn diethylstilbestrol (DES) heeft gebruikt tijdens de zwangerschap in de vroege jaren zestig om een miskraam te voorkomen
- Een verzwakt immuunsysteem hebben
Meestal heeft vroege baarmoederhalskanker geen symptomen. Symptomen die kunnen optreden zijn onder meer:
- Abnormale vaginale bloedingen tussen menstruaties, na geslachtsgemeenschap of na de menopauze
- Vaginale afscheiding die niet stopt en die bleek, waterig, roze, bruin, bloederig of stinkend kan zijn
- Perioden die zwaarder worden en langer duren dan normaal
Baarmoederhalskanker kan zich uitbreiden naar de vagina, lymfeklieren, blaas, darmen, longen, botten en lever. Vaak zijn er geen problemen totdat de kanker vergevorderd is en zich heeft verspreid. Symptomen van gevorderde baarmoederhalskanker kunnen zijn:
- Rugpijn
- Botpijn of fracturen
- Vermoeidheid
- Lekken van urine of ontlasting uit de vagina
- Been pijn
- Verlies van eetlust
- Bekkenpijn
- Enkel gezwollen been
- Gewichtsverlies
Precancereuze veranderingen van de baarmoederhals en baarmoederhalskanker kunnen niet met het blote oog worden gezien. Er zijn speciale tests en hulpmiddelen nodig om dergelijke omstandigheden op te sporen:
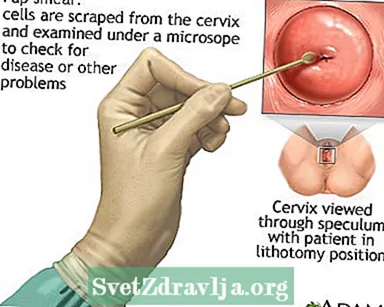
- Een uitstrijkje screent op prekanker en kanker, maar stelt geen definitieve diagnose.
- Afhankelijk van uw leeftijd kan de DNA-test op het humaan papillomavirus (HPV) samen met een uitstrijkje worden uitgevoerd. Of het kan worden gebruikt nadat een vrouw een abnormaal uitstrijkje heeft gehad. Het kan ook als eerste test worden gebruikt. Praat met uw zorgverzekeraar over welke test of tests voor u geschikt zijn.
- Als er abnormale veranderingen worden gevonden, wordt de baarmoederhals meestal onder vergroting onderzocht. Deze procedure wordt colposcopie genoemd. Tijdens deze procedure kunnen stukjes weefsel worden verwijderd (biopsie). Dit weefsel wordt vervolgens naar een laboratorium gestuurd voor onderzoek.
- Een procedure die een kegelbiopsie wordt genoemd, kan ook worden uitgevoerd. Dit is een procedure waarbij een kegelvormige wig van de voorkant van de baarmoederhals wordt verwijderd.


Als baarmoederhalskanker wordt gediagnosticeerd, zal de leverancier meer tests bestellen. Deze helpen bepalen hoe ver de kanker zich heeft verspreid. Dit wordt enscenering genoemd. Tests kunnen zijn:
- Röntgenfoto van de borst
- CT-scan van het bekken
- cystoscopie
- Intraveneus pyelogram (IVP)
- MRI van het bekken
- PET-scan
Behandeling van baarmoederhalskanker hangt af van:
- Het stadium van de kanker
- De grootte en vorm van de tumor
- De leeftijd van de vrouw en de algemene gezondheid
- Haar wens om in de toekomst kinderen te krijgen
Vroege baarmoederhalskanker kan worden genezen door het precancereuze of kankerachtige weefsel te verwijderen of te vernietigen. Dit is de reden waarom routinematige uitstrijkjes zo belangrijk zijn om baarmoederhalskanker te voorkomen of in een vroeg stadium op te vangen. Er zijn chirurgische manieren om dit te doen zonder de baarmoeder te verwijderen of de baarmoederhals te beschadigen, zodat een vrouw in de toekomst toch kinderen kan krijgen.
Soorten operaties voor cervicale prekanker en soms zeer kleine vroege baarmoederhalskanker zijn onder meer:
- Loop elektrochirurgische excisieprocedure (LEEP) - gebruikt elektriciteit om abnormaal weefsel te verwijderen.
- Cryotherapie - bevriest abnormale cellen.
- Lasertherapie - gebruikt licht om abnormaal weefsel te verbranden.
- Hysterectomie kan nodig zijn voor vrouwen met prekanker die meerdere LEEP-procedures hebben ondergaan.
Behandeling voor meer gevorderde baarmoederhalskanker kan zijn:
- Radicale hysterectomie, waarbij de baarmoeder en veel van de omliggende weefsels worden verwijderd, inclusief lymfeklieren en het bovenste deel van de vagina. Dit wordt vaker gedaan bij jongere, gezondere vrouwen met kleine tumoren.
- Bestralingstherapie, samen met lage dosis chemotherapie, wordt vaker gebruikt voor vrouwen met tumoren die te groot zijn voor radicale hysterectomie of vrouwen die geen goede kandidaten zijn voor een operatie.
- Bekkenexenteratie, een extreem type operatie waarbij alle organen van het bekken, inclusief de blaas en het rectum, worden verwijderd.
Straling kan ook worden gebruikt om kanker te behandelen die is teruggekeerd.
Chemotherapie gebruikt medicijnen om kanker te doden. Het kan alleen worden gegeven of met een operatie of bestraling.
U kunt de stress van ziekte verlichten door lid te worden van een kankerondersteuningsgroep. Door te delen met anderen die gemeenschappelijke ervaringen en problemen hebben, kunt u zich niet alleen voelen.
Hoe goed de persoon het doet, hangt van veel dingen af, waaronder:
- Type baarmoederhalskanker
- Stadium van kanker (hoe ver het zich heeft verspreid)
- Leeftijd en algemene gezondheid
- Als de kanker terugkomt na de behandeling
Precancereuze aandoeningen kunnen volledig worden genezen als ze op de juiste manier worden opgevolgd en behandeld. De meeste vrouwen leven in 5 jaar (overlevingspercentage van 5 jaar) voor kanker die zich heeft verspreid naar de binnenkant van de baarmoederhalswanden maar niet buiten het baarmoederhalsgebied. De 5-jaarsoverleving daalt als de kanker zich buiten de wanden van de baarmoederhals verspreidt naar andere gebieden.
Complicaties kunnen zijn:
- Risico dat de kanker terugkomt bij vrouwen die een behandeling ondergaan om de baarmoeder te redden
- Problemen met de seksuele, darm- en blaasfunctie na een operatie of bestraling
Bel uw provider als u:
- Heb geen regelmatige uitstrijkjes gehad
- Heb abnormale vaginale bloedingen of afscheiding
Baarmoederhalskanker kan worden voorkomen door het volgende te doen:
- Haal het HPV-vaccin. Het vaccin voorkomt de meeste soorten HPV-infecties die baarmoederhalskanker veroorzaken. Uw leverancier kan u vertellen of het vaccin geschikt voor u is.
- Oefen veiliger seks. Het gebruik van condooms tijdens seks vermindert het risico op HPV en andere seksueel overdraagbare aandoeningen (soa's).
- Beperk het aantal seksuele partners dat je hebt. Vermijd partners die actief zijn in seksueel risicovol gedrag.
- Krijg Pap-uitstrijkjes zo vaak als uw provider aanbeveelt. Pap-uitstrijkjes kunnen vroege veranderingen helpen detecteren, die kunnen worden behandeld voordat ze baarmoederhalskanker worden.
- Haal de HPV-test als dit wordt aanbevolen door uw provider. Het kan samen met de Pap-test worden gebruikt om te screenen op baarmoederhalskanker bij vrouwen van 30 jaar en ouder.
- Als u rookt, stop dan. Roken vergroot je kans op het krijgen van baarmoederhalskanker.
Kanker - baarmoederhals; Baarmoederhalskanker - HPV; Baarmoederhalskanker - dysplasie
- Hysterectomie - buik - afscheiding
- Hysterectomie - laparoscopisch - afscheiding
- Hysterectomie - vaginaal - afscheiding
- Bekkenstraling - ontlading
 Baarmoederhalskanker
Baarmoederhalskanker Cervicale neoplasie
Cervicale neoplasie Pap-uitstrijkje
Pap-uitstrijkje Cervicale biopsie
Cervicale biopsie Koude kegelbiopsie
Koude kegelbiopsie Baarmoederhalskanker
Baarmoederhalskanker Pap-uitstrijkjes en baarmoederhalskanker
Pap-uitstrijkjes en baarmoederhalskanker
American College of Obstetricians and Gynaecologists, Committee on Adolescent Health Care, Immunization Expert Work Group. Advies van het Comité nummer 704, juni 2017. www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Adolescent-Health-Care/Human-Papillomavirus-Vaccination. Geraadpleegd op 23 januari 2020.
Centra voor Ziektebestrijding en Preventie website. Humaan papillomavirus (HPV). Informatiebladen en richtlijnen voor clinici. www.cdc.gov/hpv/hcp/schedules-recommendations.html. Bijgewerkt op 15 augustus 2019. Toegankelijk op 23 januari 2020.
Hacker NV. Cervicale dysplasie en kanker. In: Hacker NF, Gambone JC, Hobel CJ, eds. Hacker en Moore's Essentials of Obstetrie en Gynaecologie. 6e druk. Philadelphia, PA: Elsevier; 2016: hoofdstuk 38.
Salcedo MP, Baker ES, Schmeler KM. Intra-epitheliale neoplasie van het onderste genitaal kanaal (baarmoederhals, vagina, vulva): etiologie, screening, diagnose, management. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, eds. Uitgebreide gynaecologie. 7e druk. Philadelphia, PA: Elsevier; 2017: hoofdstuk 28.
Website van de Amerikaanse Preventive Services Task Force. Baarmoederhalskanker: screening. www.uspreventiveservicestaskforce.org/uspstf/recommendation/cervical-cancer-screening. Uitgegeven op 21 augustus 2018. Toegang tot 23 januari 2020.

