Dermatomyositis: wat het is, symptomen en behandeling

Inhoud
Dermatomyositis is een zeldzame ontstekingsziekte die voornamelijk spieren en huid aantast en spierzwakte en dermatologische laesies veroorzaakt. Het komt vaker voor bij vrouwen en komt vaker voor bij volwassenen, maar het kan voorkomen bij mensen onder de 16 jaar en wordt dermatomyositis bij kinderen genoemd.
Soms wordt dermatomyositis geassocieerd met kanker, wat een teken kan zijn van de ontwikkeling van sommige soorten kanker, zoals long-, borst-, eierstok-, prostaat- en darmkanker. Het kan ook in verband worden gebracht met andere immuniteitsziekten, zoals bijvoorbeeld sclerodermie en gemengde bindweefselziekte. Begrijp ook wat sclerodermie is.
De oorzaken van deze ziekte zijn van auto-immuun oorsprong, waarbij de eigen afweercellen van het lichaam de spieren aanvallen en een ontsteking van de huid veroorzaken, en hoewel de reden voor deze reactie nog niet volledig bekend is, is het bekend dat het verband houdt met genetisch veranderingen, of beïnvloed worden door het gebruik van bepaalde medicijnen of door virusinfecties. Dermatomyositis kan niet worden genezen, daarom is het een chronische ziekte, maar behandeling met corticosteroïden of immunosuppressiva kan de symptomen onder controle houden.
Belangrijkste symptomen
Symptomen van dermatomyositis kunnen zijn:
- Spierzwakte, vooral in de scapulaire, bekken- en cervicale gebieden, symmetrisch en met geleidelijke verslechtering;
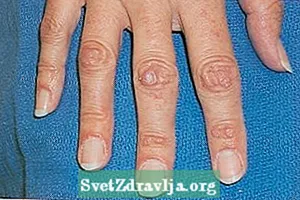
- Verschijning van vlekken of kleine roodachtige bultjes op de huid, vooral in de gewrichten van de vingers, ellebogen en knieën, het zogenaamde Gottron-teken of papels;
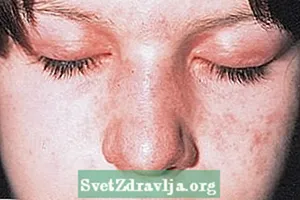
- Violette vlekken op de bovenste oogleden, heliotroop genaamd;
- Gewrichtspijn en zwelling;
- Koorts;
- Vermoeidheid;
- Moeite met slikken;
- Buikpijn;
- Braken;
- Gewichtsverlies.
Over het algemeen kunnen mensen met deze ziekte het moeilijk vinden om dagelijkse activiteiten te doen, zoals hun haar kammen, wandelen, traplopen of opstaan uit een stoel. Bovendien kunnen huidsymptomen verergeren bij blootstelling aan de zon.
In de meest ernstige gevallen, of wanneer dermatomyositis optreedt in samenhang met andere auto-immuunziekten, kunnen ook andere organen zoals het hart, de longen of de nieren worden aangetast, waardoor de werking ervan wordt beïnvloed en ernstige complicaties kunnen optreden.
Hoe de diagnose wordt gesteld
De diagnose van dermatomyositis wordt gesteld aan de hand van de evaluatie van de symptomen van de ziekte, lichamelijke evaluatie en tests zoals spierbiopsie, elektromyografie of bloedonderzoek om de aanwezigheid van stoffen op te sporen die wijzen op spiervernietiging, zoals de CPK, DHL of AST tests, bijvoorbeeld.
Auto-antilichamen kunnen worden geproduceerd, zoals bijvoorbeeld myositis-specifieke antilichamen (MSA's), anti-RNP of anti-MJ. die in grote hoeveelheden in bloedonderzoeken kunnen worden aangetroffen.
Om de diagnose te bevestigen, is het ook nodig dat de arts de symptomen van dermatomyositis onderscheidt van andere ziekten die vergelijkbare symptomen veroorzaken, zoals polymyositis of myositis met inclusie-bloedlichaampjes, die ook ontstekingsziekten van de spieren zijn. Andere ziekten waarmee rekening moet worden gehouden, zijn myofascitis, necrotiserende myositis, polymyalgia rheumatica of ontstekingen veroorzaakt door medicijnen, zoals clofibraat, simvastatine of amfotericine.
Hoe te behandelen
De behandeling van dermatomyositis gebeurt volgens de symptomen die door de patiënten worden gepresenteerd, maar in de meeste gevallen omvat het het gebruik van:
- Corticosteroïden zoals prednison, omdat ze ontstekingen in het lichaam verminderen;
- Immunosuppressiva zoals methotrexaat, azathioprine, mycofenolaat of cyclofosfamide, om de reactie van het immuunsysteem te verminderen;
- Andere remedies, zoals Hydroxychloroquine, omdat ze nuttig zijn om dermatologische symptomen te verlichten, zoals bijvoorbeeld gevoeligheid voor licht.
Deze middelen worden meestal in hoge doses en gedurende langere perioden ingenomen en hebben als effect het ontstekingsproces te verminderen en de symptomen van de ziekte te verminderen. Wanneer deze medicijnen niet werken, is een andere mogelijkheid om humaan immunoglobuline toe te dienen.
Het is ook mogelijk om fysiotherapiesessies te doen, met revalidatieoefeningen die de symptomen helpen verlichten en contracturen en intrekkingen voorkomen. Fotoprotectie is ook geïndiceerd, met zonnefilters, om verergering van huidlaesies te voorkomen.
Wanneer dermatomyositis in verband wordt gebracht met kanker, is de meest geschikte behandeling de behandeling van kanker, waarbij vaak de tekenen en symptomen van de ziekte worden verlicht.