Reumatoïde artritis

Reumatoïde artritis (RA) is een ziekte die leidt tot ontsteking van de gewrichten en de omliggende weefsels. Het is een langdurige ziekte. Het kan ook andere organen aantasten.
De oorzaak van RA is niet bekend. Het is een auto-immuunziekte. Dit betekent dat het immuunsysteem van het lichaam ten onrechte gezond weefsel aanvalt.
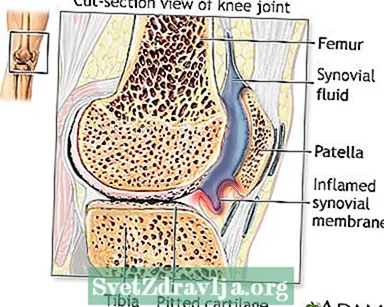
RA kan op elke leeftijd voorkomen, maar komt vaker voor op middelbare leeftijd. Vrouwen krijgen vaker RA dan mannen.
Infectie, genen en hormoonveranderingen kunnen verband houden met de ziekte. Roken kan ook in verband worden gebracht met RA.
Het komt minder vaak voor dan artrose (OA). OA, een aandoening die bij veel mensen voorkomt als gevolg van slijtage van de gewrichten naarmate ze ouder worden.
Meestal beïnvloedt RA de gewrichten aan beide zijden van het lichaam in gelijke mate. Vingers, polsen, knieën, voeten, ellebogen, enkels, heupen en schouders worden het meest getroffen.
De ziekte begint vaak langzaam. Vroege symptomen kunnen zijn:
- Lichte gewrichtspijn
- Stijfheid
- Vermoeidheid
Gewrichtssymptomen kunnen zijn:
- Ochtendstijfheid, die langer dan 1 uur aanhoudt, komt vaak voor.
- Gewrichten kunnen warm, zacht en stijf aanvoelen als ze een uur niet worden gebruikt.
- Gewrichtspijn wordt vaak gevoeld in hetzelfde gewricht aan beide zijden van het lichaam.
- Gewrichten zijn vaak gezwollen.
- Na verloop van tijd kunnen gewrichten hun bewegingsbereik verliezen en kunnen ze vervormd raken.
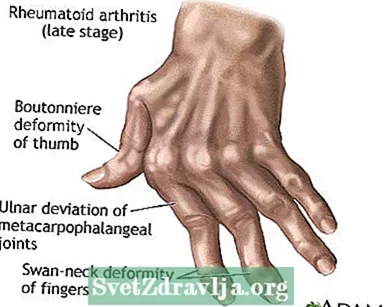
Andere symptomen zijn onder meer:
- Pijn op de borst bij het inademen (pleuritis)
- Droge ogen en mond (syndroom van Sjögren)
- Oogverbranding, jeuk en afscheiding
- Knobbeltjes onder de huid (meestal een teken van een ernstigere ziekte)
- Gevoelloosheid, tintelingen of brandend gevoel in handen en voeten
- Slaapproblemen
De diagnose RA wordt gesteld wanneer:
- U heeft pijn en zwelling in 3 of meer gewrichten.
- Artritis is langer dan 6 weken aanwezig.
- U heeft een positieve test op reumafactor of anti-CCP antilichaam.
- U heeft een verhoogde ESR of CRP.
- Andere vormen van artritis zijn uitgesloten.
Soms wordt de diagnose RA gesteld, zelfs zonder alle bovengenoemde aandoeningen als de artritis anders typisch is voor RA.
Er is geen test die met zekerheid kan bepalen of u RA heeft. De meeste mensen met RA zullen enkele abnormale testresultaten hebben. Sommige mensen zullen echter voor alle tests normale resultaten hebben.
Twee laboratoriumtests die bij de meeste mensen positief zijn en vaak helpen bij de diagnose zijn:
- Reumafactor
- Anti-CCP antilichaam
Deze tests zijn bij de meeste patiënten met RA positief. De anti-CCP antilichaamtest is specifieker voor RA.
Andere tests die kunnen worden gedaan, zijn onder meer:
- Volledig bloedbeeld
- Metabool paneel en urinezuur
- C-reactief proteïne (CRP)
- Erytrocytsedimentatiesnelheid (ESR)
- antinucleair antilichaam
- Tests voor hepatitis
- Gezamenlijke röntgenfoto's
- Gezamenlijke echografie of MRI
- Gezamenlijke vloeistofanalyse
RA vereist meestal een langdurige behandeling door een expert in artritis, een reumatoloog genaamd. De behandeling omvat:
- Medicijnen
- Fysiotherapie
- Oefening
- Voorlichting om u te helpen de aard van RA, uw behandelingsopties en de noodzaak van regelmatige follow-up te begrijpen.
- Chirurgie, indien nodig
Vroegtijdige behandeling van RA met geneesmiddelen die 'disease-modifying antirheumatic drugs' (DMARDS) worden genoemd, moet bij alle patiënten worden gebruikt. Dit zal de vernietiging van gewrichten vertragen en misvormingen voorkomen. De activiteit van de RA moet bij regelmatige bezoeken worden gecontroleerd om er zeker van te zijn dat de ziekte onder controle is. Het doel van de behandeling is om de progressie van de RA te stoppen.
MEDICIJNEN
Ontstekingsremmende geneesmiddelen: Deze omvatten aspirine en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's), zoals ibuprofen, naproxen en celecoxib.
- Deze geneesmiddelen werken heel goed om gewrichtszwelling en -ontsteking te verminderen, maar ze kunnen bijwerkingen op de lange termijn hebben. Daarom mogen ze slechts voor een korte tijd en indien mogelijk in lage doses worden ingenomen.
- Omdat ze gewrichtsschade niet voorkomen als ze alleen worden gebruikt, moeten DMARDS ook worden gebruikt.
Ziektemodificerende antireumatische geneesmiddelen (DMARD's): dit zijn vaak de geneesmiddelen die het eerst worden geprobeerd bij mensen met RA. Ze worden voorgeschreven samen met rust, versterkende oefeningen en ontstekingsremmende medicijnen.
- Methotrexaat is de meest gebruikte DMARD voor reumatoïde artritis. Leflunomide en hydroxychloroquine kunnen ook worden gebruikt.
- Sulfasalazine is een medicijn dat vaak wordt gecombineerd met methotrexaat en hydroxychloroquine (drievoudige therapie).
- Het kan weken of maanden duren voordat u enig voordeel van deze medicijnen ziet.
- Deze geneesmiddelen kunnen ernstige bijwerkingen hebben, dus u zult regelmatig bloedonderzoek moeten ondergaan als u ze gebruikt.
- Antimalariamiddelen -- Deze groep geneesmiddelen omvat hydroxychloroquine (Plaquenil). Ze worden meestal samen met methotrexaat gebruikt. Het kan weken of maanden duren voordat u enig voordeel van deze medicijnen ziet.
Corticosteroïden - Deze geneesmiddelen werken heel goed om gewrichtszwelling en -ontsteking te verminderen, maar ze kunnen bijwerkingen op de lange termijn hebben. Daarom mogen ze slechts voor een korte tijd en indien mogelijk in lage doses worden ingenomen.
Biologische DMARD-middelen -- Deze geneesmiddelen zijn ontworpen om delen van het immuunsysteem te beïnvloeden die een rol spelen bij het ziekteproces van RA.
- Ze kunnen worden gegeven als andere geneesmiddelen, meestal methotrexaat, niet hebben gewerkt. Biologische geneesmiddelen worden vaak aan methotrexaat toegevoegd. Omdat ze echter erg duur zijn, is over het algemeen goedkeuring van een verzekering vereist.
- De meeste worden onder de huid of in een ader toegediend. Er zijn nu veel verschillende soorten biologische agentia.
Biologische en synthetische middelen kunnen zeer nuttig zijn bij de behandeling van RA. Mensen die deze geneesmiddelen gebruiken, moeten echter nauwlettend in de gaten worden gehouden vanwege soms voorkomende, maar ernstige bijwerkingen:
- Infecties door bacteriën, virussen en schimmels
- Huidkanker, maar geen melanoom
- Huidreacties
- Allergische reacties
- Verergerd hartfalen
- Schade aan zenuwen
- Laag aantal witte bloedcellen
CHIRURGIE
Een operatie kan nodig zijn om ernstig beschadigde gewrichten te corrigeren. Chirurgie kan zijn:
- Verwijdering van de gewrichtsvoering (synovectomie)
- Totale gewrichtsvervanging kan in extreme gevallen totale knievervanging (TKR) en heupvervanging omvatten.
FYSIOTHERAPIE
Bewegingsoefeningen en oefenprogramma's die door een fysiotherapeut zijn voorgeschreven, kunnen het verlies van gewrichtsfunctie vertragen en helpen de spieren sterk te houden.
Soms gebruiken therapeuten speciale machines om diepe hitte of elektrische stimulatie toe te passen om pijn te verminderen en de gewrichtsbeweging te verbeteren.
Andere therapieën die gewrichtspijn kunnen helpen verlichten, zijn onder meer:
- Gezamenlijke beschermingstechnieken
- Warmte- en koudebehandelingen
- Spalken of orthesen om gewrichten te ondersteunen en uit te lijnen
- Frequente rustperiodes tussen activiteiten, evenals 8 tot 10 uur slaap per nacht
VOEDING
Sommige mensen met RA kunnen intolerantie of allergieën hebben voor bepaalde voedingsmiddelen. Een uitgebalanceerd voedzaam dieet wordt aanbevolen. Het kan nuttig zijn om voedsel te eten dat rijk is aan visolie (omega-3-vetzuren). Het roken van sigaretten moet worden gestopt. Overmatige alcohol moet ook worden vermeden.
Sommige mensen kunnen baat hebben bij deelname aan een steungroep voor artritis.
Of uw RA vordert of niet, hangt af van de ernst van uw symptomen en uw reactie op de behandeling. Het is belangrijk om zo snel mogelijk met de behandeling te beginnen. Regelmatige vervolgbezoeken bij een reumatoloog zijn nodig om de behandeling aan te passen.
Permanente gewrichtsschade kan optreden zonder de juiste behandeling. Vroegtijdige behandeling met een DMARD-combinatie van drie geneesmiddelen die bekend staat als 'drievoudige therapie', of met de biologische of gerichte synthetische geneesmiddelen, kan gewrichtspijn en -beschadiging voorkomen.
Indien niet goed behandeld, kan RA bijna elk deel van het lichaam aantasten. Complicaties kunnen zijn:
- Schade aan het longweefsel.
- Verhoogd risico op verharding van de slagaders, leidend tot hart- en vaatziekten.
- Ruggenmergletsel wanneer de nekbotten beschadigd raken.
- Ontsteking van de bloedvaten (reumatoïde vasculitis), wat kan leiden tot huid-, zenuw-, hart- en hersenproblemen.
- Zwelling en ontsteking van de buitenste laag van het hart (pericarditis) en van de hartspier (myocarditis), wat kan leiden tot congestief hartfalen.
Deze complicaties kunnen echter worden vermeden met de juiste behandeling. De behandelingen voor RA kunnen ook ernstige bijwerkingen veroorzaken. Praat met uw leverancier over de mogelijke bijwerkingen van de behandeling en wat u moet doen als ze optreden.
Bel uw leverancier als u denkt dat u symptomen van reumatoïde artritis heeft.
Er is geen preventie bekend. Roken lijkt RA te verergeren, dus het is belangrijk om tabak te vermijden. Een goede vroege behandeling kan verdere gewrichtsschade helpen voorkomen.
RA; Artritis - reumatoïde
- ACL-reconstructie - ontlading
- Enkelvervanging - ontslag
- Elleboogvervanging - ontlading
 Reumatoïde artritis
Reumatoïde artritis Reumatoïde artritis
Reumatoïde artritis Reumatoïde artritis
Reumatoïde artritis
Aronson JK. Methotrexaat. In: Aronson JK, uitg. Meyler's bijwerkingen van medicijnen. 16e druk. Waltham, MA: Elsevier B.V; 2016: 886-911.
Fleischmann R, Pangan AL, Song IH, et al. Upadacitinib versus placebo of adalimumab bij patiënten met reumatoïde artritis en een ontoereikende respons op methotrexaat: resultaten van een fase III, dubbelblind, gerandomiseerd gecontroleerd onderzoek. Artritis Reumatol. 2019;71(11):1788. PMID: 31287230 pubmed.ncbi.nlm.nih.gov/31287230.
Kremer JM, Rigby W, Singer NG, et al. Aanhoudende respons na stopzetting van methotrexaat bij patiënten met reumatoïde artritis die werden behandeld met subcutane tocilizumab: resultaten van een gerandomiseerde, gecontroleerde studie. Artritis Reumatol. 2018;70(8):1200-1208. PMID: 29575803pubmed.ncbi.nlm.nih.gov/29575803.
Mcinnes I, O'Dell JR. Reumatoïde artritis. In: Goldman L, Schafer AI, eds. Goldman-Cecil Geneeskunde. 26e ed. Philadelphia, PA: Elsevier; 2020: hoofdstuk 248.
O'Dell JR, Mikuls TR, Taylor TH, et al. Therapieën voor actieve reumatoïde artritis na methotrexaatfalen. N Engl J Med. 2013;369(4):307-318. PMID: 23755969 pubmed.ncbi.nlm.nih.gov/23755969.
O'Dell JR. Behandeling van reumatoïde artritis. In: Firestein GS, Budd RC, Gabriel SE, McInnes IB, O'Dell JR, eds. Kelley en Firestein's leerboek reumatologie. 10e druk. Philadelphia, PA: Elsevier; 2017: hoofdstuk 71.
Singh JA, Saag KG, Bridges SL, et al. 2015 American College of Rheumatology richtlijn voor de behandeling van reumatoïde artritis. Artritis Reumatol. 2016;68(1):1-26. PMID: 26545940 pubmed.ncbi.nlm.nih.gov/26545940.

