Het fenomeen van Raynaud: wat het is, symptomen, oorzaken en behandeling
Inhoud
- Belangrijkste symptomen
- Hoe de diagnose te bevestigen
- Mogelijke oorzaken
- Hoe de behandeling is uitgevoerd
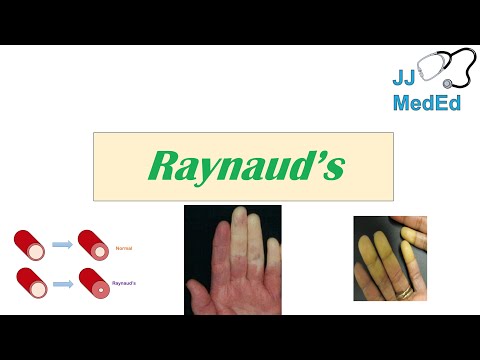
Het fenomeen van Raynaud, ook bekend als de ziekte of het syndroom van Raynaud, wordt gekenmerkt door een verandering in de bloedcirculatie van de handen en voeten, waardoor de huidskleur sterk varieert, te beginnen met een bleke en koude huid, die overgaat in blauwachtig of paars en, tot slot, terug naar de normale roodachtige kleur.
Dit fenomeen kan ook andere delen van het lichaam treffen, voornamelijk de neus of de oorlellen, en, hoewel de specifieke oorzaken niet bekend zijn, is het mogelijk dat het verband houdt met blootstelling aan koude of plotselinge emotionele veranderingen, wat ook vaker voorkomt bij vrouwen.
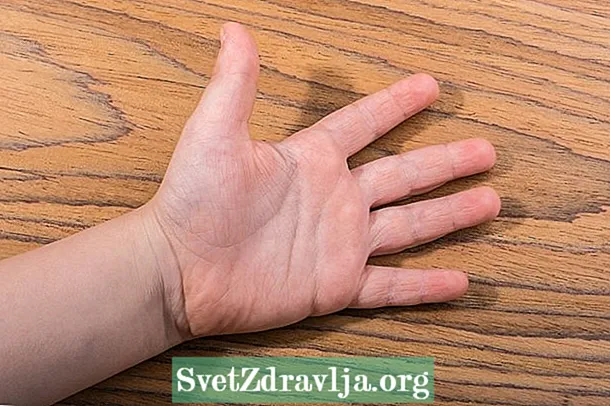
Belangrijkste symptomen
De belangrijkste symptomen van het syndroom van Raynaud ontstaan door veranderingen in de bloedcirculatie als gevolg van de vernauwing van bloedvaten, wat een verminderde doorbloeding bevordert en bijgevolg zuurstof naar de huid. De belangrijkste symptomen van de ziekte van Raynaud zijn dus:
- Veranderen van de kleur van de vingers, die aanvankelijk bleek worden en vervolgens paars worden door het gebrek aan zuurstof op de plek;
- Pulserend gevoel in het getroffen gebied;
- Tintelingen;
- Zwelling van de hand;
- Pijn of gevoeligheid;
- Er verschijnen kleine uitslag op de huid;
- Veranderingen in huidtextuur.
De symptomen van het syndroom van Raynaud ontstaan voornamelijk door extreme kou of langdurige blootstelling aan lagere temperaturen, naast het kunnen optreden als gevolg van intense stress.
Gewoonlijk zijn eenvoudige maatregelen zoals het vermijden van de kou en het dragen van handschoenen of dikke sokken in de winter voldoende om de symptomen te verlichten en het veroorzaakte ongemak te verminderen. Als de symptomen zelfs met deze maatregelen echter niet verdwijnen, is het belangrijk om de huisarts te raadplegen zodat tests kunnen worden gedaan om de oorzaak van het syndroom van Raynaud te achterhalen en de meest geschikte behandeling aan te geven.
Hoe de diagnose te bevestigen
De diagnose van het fenomeen van Raynaud moet door de huisarts worden gesteld door middel van een lichamelijk onderzoek waarbij de tekenen en symptomen van de persoon worden geobserveerd.
Om andere situaties uit te sluiten die vergelijkbare symptomen vertonen, zoals ontstekingen of auto-immuunziekten, kan de arts bovendien aangeven dat bepaalde tests worden uitgevoerd, zoals het onderzoeken van antinucleaire antilichamen, erytrocytensedimentatiesnelheid (VSH), bijvoorbeeld.
Mogelijke oorzaken
Het fenomeen van Raynaud houdt voornamelijk verband met constante of langdurige blootstelling aan kou, wat resulteert in een veranderde bloedstroom. Deze situatie kan echter ook het gevolg zijn van iets, bekend worden als de secundaire ziekte van Raynaud. De belangrijkste oorzaken van dit syndroom zijn dus:
- Sclerodermie;
- Poliomyositis en dermatomyositis;
- Reumatoïde artritis;
- Syndroom van Sjogren;
- Hypothyreoïdie;
- Carpaal tunnel syndroom;
- Polycytemie Vera;
- Cryoglobulinemie.
Bovendien kan het fenomeen van Raynaud optreden als gevolg van bijvoorbeeld het gebruik van bepaalde medicijnen, het gebruik van sigaretten en het uitvoeren van activiteiten met repetitieve bewegingen.
Hoe de behandeling is uitgevoerd
Het fenomeen van Raynaud vereist normaal gesproken geen specifieke behandeling en het wordt in de meeste gevallen alleen aanbevolen om de regio te verwarmen zodat de bloedsomloop wordt geactiveerd en hersteld. Het is echter belangrijk om naar de dokter te gaan als de symptomen aanhouden of als de ledematen donker worden, aangezien dit kan betekenen dat de weefsels afsterven door gebrek aan zuurstof, en het kan nodig zijn om het getroffen gebied te amputeren.
Om necrose te voorkomen, is het aan te raden koude plaatsen te vermijden en in de winter bijvoorbeeld handschoenen en dikke sokken te gebruiken. Bovendien wordt aanbevolen om niet te roken, omdat nicotine ook de bloedcirculatie kan verstoren, waardoor de hoeveelheid bloed die de ledematen bereikt, afneemt.
Als de ledematen echter constant koud en witachtig zijn en het fenomeen verband houdt met andere gezondheidsproblemen, kan de arts het gebruik van bepaalde medicijnen aanbevelen, zoals bijvoorbeeld nifedipine, diltiazem, prazosine of nitroglycerine in zalf.

