Prostaatkanker
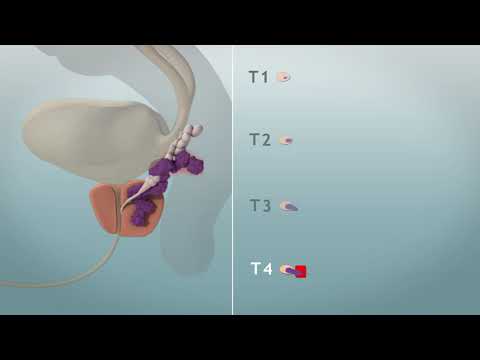
Prostaatkanker is kanker die begint in de prostaatklier. De prostaat is een kleine, walnootvormige structuur die deel uitmaakt van het voortplantingssysteem van een man. Het wikkelt zich rond de urethra, de buis die urine uit het lichaam transporteert.
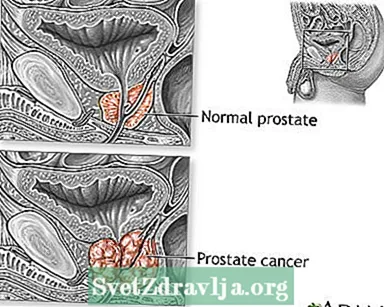
Prostaatkanker is de meest voorkomende doodsoorzaak door kanker bij mannen ouder dan 75 jaar. Prostaatkanker wordt zelden gevonden bij mannen jonger dan 40 jaar.
Mensen met een hoog risico zijn onder meer:
- Afro-Amerikaanse mannen, die ook meer kans hebben om deze kanker op elke leeftijd te ontwikkelen
- Mannen ouder dan 60 jaar
- Mannen met een vader of broer met prostaatkanker
Andere mensen die risico lopen zijn:
- Mannen die in de buurt van Agent Orange zijn geweest
- Mannen die een vetrijk dieet volgen, vooral dierlijk vet
- zwaarlijvige mannen
Prostaatkanker komt minder vaak voor bij mensen die geen vlees eten (vegetariërs).
Een veelvoorkomend probleem bij bijna alle mannen naarmate ze ouder worden, is een vergrote prostaat. Dit wordt goedaardige prostaathyperplasie of BPH genoemd. Het verhoogt uw risico op prostaatkanker niet. Maar het kan uw bloedtestresultaat voor prostaatspecifiek antigeen (PSA) verhogen.
Bij vroege prostaatkanker zijn er vaak geen symptomen.
De PSA-bloedtest kan worden gedaan om mannen te screenen op prostaatkanker. Vaak stijgt het PSA-niveau voordat er symptomen zijn.
De onderstaande symptomen kunnen optreden bij prostaatkanker als deze groter wordt in de prostaat. Deze symptomen kunnen ook worden veroorzaakt door andere prostaatproblemen:
- Vertraagde of vertraagde start van de urinestroom
- Dribbelen of lekken van urine, meestal na het plassen
- Langzame urinestroom
- Spannen bij het plassen, of niet alle urine kunnen legen
- Bloed in de urine of sperma
Wanneer de kanker zich heeft verspreid, kan er botpijn of gevoeligheid zijn, meestal in de onderrug en bekkenbotten.
Een abnormaal digitaal rectaal onderzoek kan het enige teken zijn van prostaatkanker.
Een biopsie is nodig om te bepalen of u prostaatkanker heeft. Een biopsie is een procedure om een stukje weefsel uit de prostaat te verwijderen. Het monster wordt voor onderzoek naar een laboratorium gestuurd. Het zal worden gedaan in het kantoor van uw arts.
Uw arts kan een biopsie aanbevelen als:
- Je hebt een hoog PSA-niveau
- Een digitaal rectaal onderzoek onthult een hard of oneffen oppervlak
Het biopsieresultaat wordt gerapporteerd met behulp van wat een Gleason-graad en een Gleason-score wordt genoemd.
De Gleason-graad vertelt u hoe snel de kanker zich kan verspreiden. Het beoordeelt tumoren op een schaal van 1 tot 5. U kunt verschillende gradaties van kanker hebben in één biopsiemonster. De twee meest voorkomende cijfers worden bij elkaar opgeteld. Dit geeft je de Gleason-score. Hoe hoger uw Gleason-score, hoe groter de kans dat de kanker zich buiten de prostaat kan verspreiden:
- Scores 2 tot en met 6: Laaggradige prostaatkanker.
- Score 7: Midden- (of midden) kanker. De meeste prostaatkankers vallen in deze groep.
- Scores 8 tot 10: Hooggradige kanker.
Een ander beoordelingssysteem, het 5 Grade Group System, beschrijft beter hoe een kanker zich zal gedragen en op de behandeling zal reageren:
- Graadgroep 1: Gleasonscore 6 of lager (laaggradige kanker)
- Graadgroep 2: Gleasonscore 3 + 4 = 7 (middelmatige kanker)
- Graadgroep 3: Gleasonscore 4 + 3 = 7 (middelmatige kanker)
- Graadgroep 4: Gleasonscore 8 (hooggradige kanker)
- Graadgroep 5: Gleasonscore 9 tot 10 (hooggradige kanker)
Een lagere groep geeft een grotere kans op een succesvolle behandeling aan dan een hogere groep. Een hogere groep betekent dat meer kankercellen er anders uitzien dan normale cellen. Een hogere groep betekent ook dat de kans groter is dat de tumor zich agressief zal verspreiden.
De volgende tests kunnen worden gedaan om te bepalen of de kanker zich heeft verspreid:
- CT-scan
- Botten scan
- MRI scan
De PSA-bloedtest zal ook worden gebruikt om uw kanker na de behandeling te controleren.
De behandeling hangt van veel dingen af, waaronder uw Gleason-score en uw algehele gezondheid. Uw arts zal uw behandelingsopties met u bespreken.
Als de kanker zich niet buiten de prostaat heeft verspreid, zijn de gebruikelijke behandelingen:
- Chirurgie (radicale prostatectomie)
- Bestralingstherapie, inclusief brachytherapie en protonentherapie
Als u ouder bent, kan uw arts aanbevelen om de kanker eenvoudig te controleren met PSA-tests en biopsieën.
Hormoontherapie wordt voornamelijk gebruikt voor kanker die zich buiten de prostaat heeft verspreid. Het helpt de symptomen te verlichten en voorkomt verdere groei en verspreiding van de kanker. Maar het geneest de kanker niet.
Als prostaatkanker zich verspreidt, zelfs nadat hormoontherapie, chirurgie of bestraling is geprobeerd, kan de behandeling het volgende omvatten:
- Chemotherapie
- Immunotherapie (geneesmiddel om het immuunsysteem te activeren om kankercellen aan te vallen en te doden)
Chirurgie, bestralingstherapie en hormoontherapie kunnen uw seksuele prestaties beïnvloeden. Problemen met de urinecontrole zijn mogelijk na een operatie en bestralingstherapie. Bespreek uw zorgen met uw zorgverlener.
Na de behandeling van prostaatkanker wordt u nauwlettend in de gaten gehouden om ervoor te zorgen dat de kanker zich niet verspreidt. Dit omvat routinecontroles, waaronder PSA-bloedonderzoeken (meestal elke 3 maanden tot 1 jaar).
U kunt de stress van ziekte verlichten door lid te worden van een steungroep voor prostaatkanker. Door te delen met anderen die gemeenschappelijke ervaringen en problemen hebben, kunt u zich niet alleen voelen.
Hoe goed u het doet, hangt af van of de kanker zich buiten de prostaat heeft verspreid en hoe abnormaal de kankercellen zijn (de Gleason-score) wanneer de diagnose wordt gesteld.
Een genezing is mogelijk als de kanker zich niet heeft verspreid. Hormoonbehandeling kan de overleving verbeteren, zelfs als genezing niet mogelijk is.
Bespreek de voor- en nadelen van PSA-screening met uw zorgverzekeraar.
Praat met uw leverancier over mogelijke manieren om uw risico op prostaatkanker te verlagen. Deze kunnen levensstijlmaatregelen omvatten, zoals dieet en lichaamsbeweging.
Er zijn geen medicijnen goedgekeurd door de FDA om prostaatkanker te voorkomen.
Kanker - prostaat; Biopsie - prostaat; Prostaatbiopsie; Gleason-score
- Bekkenstraling - ontlading
- Prostaat brachytherapie - afscheiding
- Bestralingstherapie - vragen om aan uw arts te stellen
- Radicale prostatectomie - ontslag
 Mannelijke reproductieve anatomie
Mannelijke reproductieve anatomie Mannelijke urinewegen
Mannelijke urinewegen BPH
BPH Prostaatkanker
Prostaatkanker PSA-bloedtest
PSA-bloedtest Prostatectomie - Serie
Prostatectomie - Serie Transurethrale resectie van de prostaat (TURP) - Series
Transurethrale resectie van de prostaat (TURP) - Series
Website van de Amerikaanse Urologische Vereniging. PSA-testen voor de stadiëring vóór de behandeling en het beheer van prostaatkanker na de behandeling: 2013 Herziening van de Best Practice Statement uit 2009. www.auanet.org/guidelines/prostate-specific-antigen-(psa)-best-practice-statement. Geraadpleegd op 5 december 2019.
Website van de Amerikaanse Urologische Vereniging. Vroege detectie van prostaatkanker (2018): klinische richtlijn. www.auanet.org/guidelines/prostate-cancer-early-detection-guideline. Geraadpleegd op 22 augustus 2019.
website van het Nationaal Kankerinstituut. Prostaatkankerbehandeling (PDQ) gezondheidsprofessional versie. www.cancer.gov/types/prostate/hp/prostate-treatment-pdq. Bijgewerkt op 20 september 2019. Toegankelijk op 5 december 2019.
Nationale uitgebreide kankernetwerk website. NCCN klinische praktijkrichtlijnen in de oncologie (NCCN-richtlijnen): prostaatkanker. Versie 4.2019. www.nccn.org/professionals/physician_gls/pdf/prostate.pdf. Bijgewerkt op 19 augustus 2019. Toegankelijk op 4 september 2019.
Nelson WG, Antonarakis ES, Carter HB, De Marzo AM, DeWeese TL. Prostaatkanker. In: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, eds. Abeloff's klinische oncologie. 6e druk. Philadelphia, PA: Elsevier; 2020: hoofdstuk 81.
Stephenson AJ, Klein EA. Epidemiologie, etiologie en preventie van prostaatkanker. In: Wein AJ, Kavoussi LR, Partin AW, Peters CA, eds. Campbell-Walsh Urologie. 11e druk. Philadelphia, PA: Elsevier; 2016: hoofdstuk 107.
US Preventive Services Task Force, Grossman DC, Curry SJ, et al. Screening op prostaatkanker: aanbevelingsverklaring van de US Preventive Services Task Force. JAMA. 2018;319(18):1901-1913. PMID: 29801017 www.ncbi.nlm.nih.gov/pubmed/29801017.
